Этиология
Возбудитель – Rickettsia sibirica был открыт в 1938 г. О.С. Коршуновой. Как и другие возбудители группы пятнистых лихорадок, паразитирует как в цитоплазме, так и в ядре пораженных клеток. В антигенном отношении отличается от других риккетсий этой группы. Содержит в своем составе токсическую субстанцию. Характеризуется свойствами, общими для всех риккетсий. Способна длительно сохраняться во внешней среде при низких температурах (до 3 лет). Хорошо сохраняется в высушенном состоянии. Вирулентность отдельных штаммов существенно различается.
Схема лечения
При первых подозрениях на заболевание больного госпитализируют и прописывают ему постельный режим, который длится до момента наступления третьей стадии болезни и еще плюс пять дней. Передвигаться самостоятельно по палате разрешается только через неделю после спадания температуры.
Особая диета больным не требуется, они приписаны к общему столу, однако необходимо учитывать его состояние. Тошнота и рвота в первые дни болезни может привести к отсутствию аппетита. Следует следить за тем, чтоб больной полноценно питался, получая в достаточном количестве витамины и необходимые питательные вещества, необходимые организму для борьбы с болезнью. Кроме того, следует уменьшить нагрузку на печень и почки, сократив жареные, острые и соленые блюда из рациона.
Важно! В этот период необходимо соблюдать гигиену, следить за чистотой одежды, тела, предупреждать появление пролежней. Так как больной не в состоянии делать это самостоятельно, то за ним нужен хороший уход.
Лечение сыпного тифа производят антибиотиками тетрациклиновой группы и хлорамфенилколом. Это дает положительные результаты уже на 2−3 день. Карс лечения необходимо продолжать еще 2 дня после падения температуры до нормы. Назначаются внутривенные системы дезинтоксикационных растворов, которые заметно облегчают состояние больного 5% глюкозы,
Во время всей болезни пациент должен наблюдаться не только инфекционистом, но и кардиологом и невропатологом. При необходимости могут применяться эфедрин и успокаивающие средства.
В особо тяжелых случаях возможно применение преднизолона.
Говорить об окончательном выздоровлении можно только через 2 недели после последних проявлений болезни.
Еще одна опасность: способы обнаружить и избавиться от постельных клещей в домашних условиях.
В каких случаях применяется Травоген, и в каких формах он продается здесь подробнее.
Поможет ли Ногтивит от грибка ногтей: https://parazity-gribok.ru/fungus/nails/nogtivit-ot-gribka-nogtej.html.
Эпидемиология
Заболевание относится к зоонозам с природной очаговостью. Природные очаги выявлены в Приморском, Хабаровском и Красноярском краях, в ряде областей Сибири (Новосибирская, Читинская, Иркутская и др.), а также в Казахстане, Туркмении, Армении, Монголии. Резервуаром риккетсий в природе являются около 30 видов различных грызунов (мыши, хомяки, бурундуки, суслики и пр.). Передача инфекции от грызуна к грызуну осуществляется иксодовыми клещами (Dermacentor nuttalli, D. silvarum и др.). Зараженность клещей в очагах достигает 20% и более. Заболеваемость в зоне обитания клещей колеблется от 71,3 до 317 на 100 000 населения в год. Иммунная прослойка населения в природных очагах колеблется от 30 до 70%. Риккетсии сохраняются в клещах длительное время (до 5 лет), осуществляется трансовариальная передача риккетсий. В передаче инфекции человеку участвуют не только взрослые клещи, но и нимфы. Передача риккетсий от клещей грызунам происходит при кровососании.
Человек инфицируется во время пребывания его в местностях естественного обитания клещей (кустарники, луга и т.д.), при нападении на него инфицированных клещей. Наибольшая активность клещей отмечается в весенне-летнее время (май-июнь), чем и обусловлена сезонность заболеваемости. Заболеваемость носит спорадический характер и встречается преимущественно среди взрослых. Заболевают не только сельские жители, но и выезжающие за город (садовые участки, отдых, рыбалка и т.д.). В последние годы в России ежегодно регистрируют около 1500 заболеваний клещевым риккетсиозом.
Клещевой риккетсиоз: лечение инфекции
Так как заболевание относится к бактериальным инфекциям, для лечения необходимо применение антибиотиков. С этой целью используют препараты «Тетрациклин» и «Левомицетин», а также их аналоги. При тяжёлом течении заболевания следует госпитализировать пациента в инфекционный стационар. С целью детоксикации внутривенно вводят раствор 5% глюкозы с аскорбиновой кислотой. При брадикардии необходимо использовать вазопрессорные препараты. К ним относят медикаменты «Атропин», «Кофеин». Также проводится симптоматическая терапия – жаропонижающие, антигистаминные средства. Клещи извлекаются с помощью пинцета. При развитии осложнений проводится специфическое лечение.
Патогенез
Воротами инфекции является кожа в месте укуса клеща (редко заражение происходит при втирании риккетсий в кожу или конъюнктиву). На месте внедрения образуется первичный аффект, далее риккетсии продвигаются по лимфатическим путям, обусловливая развитие лимфангоитов и регионарного лимфаденита. Лимфогенно риккетсии проникают в кровь и затем в эндотелий сосудов, вызывая изменения такого же характера, как при эпидемическом сыпном тифе, хотя они значительно менее выражены. В частности, отсутствует некроз сосудистой стенки, редко возникают тромбозы и тромбогеморрагический синдром.
Эндопериваскулит и специфические гранулемы наиболее выражены в коже и значительно в меньшей степени в головном мозге. Аллергическая перестройка более выражена, чем при эпидемическом сыпном тифе. Перенесенное заболевание оставляет стойкий иммунитет, повторных заболеваний не наблюдается.
Причины
Источником инфекции является только больной человек в сроки от последних двух дней инкубационного периода вплоть до 7-8-го дня с момента установления у него нормальной температуры после окончания лихорадки.
Вошь
(главным образом платяная), насосавшись крови больного, становится заразительной для здоровых людей лишь через 4-5 дней. В течение этого срока риккетсии Провачека, проникнув в пищеварительный тракт вши вместе с кровью больного, после внедрения их в эпителиальные клетки, выстилающие изнутри стенку кишки, размножаются в огромных количествах. Когда количество размножившихся риккетсий оказывается особенно значительным, эпителиальная клетка разрывается и риккетсии вместе с испражнениями вши выводятся наружу, загрязняя кожу и белье того человека, на теле которого вошь паразитирует в данный момент. Расчесывая кожу, человек втирает испражнения насекомого в место укуса, риккетсии внедряются в организм человека и включаются в ток крови. С этого момента начинается инкубационный период болезни.
В царской России, особенно в годы неурожая, стихийных бедствий и в периоды войн, наблюдались большие эпидемии сыпного тифа. Характерно, что еще в XIX веке эпидемии сыпного тифа поражали страны Европы, а число жертв этой болезни нередко превышало потери от боевых операций.
На протяжении 1918-1922 гг. в молодой Советской стране, отражавшей на фронтах гражданской войны многочисленных интервентов, возникла и приняла огромные размеры эпидемия сыпного тифа; лишь система государственных противоэпидемических мероприятий позволила пресечь распространение этой инфекции. В 1948-1953 гг. встречались единичные случаи сыпного тифа с преобладанием легких и средней тяжести форм болезни; по клиническому течению нельзя было провести отличий между первичным и повторным заболеванием. С 1954 г. сыпной тиф в России ликвидирован.
Симптомы и течение
Инкубационный период колеблется от 3 до 7 дней, редко – до 10 дней. Продромальные явления отсутствуют (за исключением первичного аффекта, который развивается вскоре после укуса клеща). Как правило, заболевание начинается остро, с ознобом повышается температура тела, появляется общая слабость, сильная головная боль, боли в мышцах и суставах, нарушается сон и аппетит. Температура тела в первые 2 дня болезни достигает максимума (39-40°С) и далее сохраняется как лихорадка постоянного типа (редко ремитирующего). Длительность лихорадки (без лечения антибиотиками) чаще бывает от 7 до 12 дней, хотя у отдельных больных она затягивается до 2-3 недель. При осмотре больного отмечается нерезко выраженная гиперемия и одутловатость лица. У части больных наблюдается гиперемия слизистой оболочки мягкого неба, язычка, миндалин. Наиболее типичными проявлениями являются первичный аффект и экзантема. При укусе незараженных клещей первичный аффект никогда не развивается, наличие его указывает на начало инфекционного процесса.
Первичный аффект представляет собой участок инфильтрированной умеренно уплотненной кожи, в центре которого виден некроз или небольшая язвочка, покрытая темно-коричневой корочкой. Первичный аффект возвышается над уровнем кожи, зона гиперемии вокруг некротизированного участка или язвочки достигает до 2-3 см в диаметре, но бывают изменения всего 2-3 мм в диаметре, и обнаружить их довольно трудно.
Далеко не все больные отмечают сам факт укуса клеща. Заживление первичного аффекта происходит через 10-20 дней. На месте его может быть пигментация или шелушение кожи. Характерным проявлением болезни является экзантема, которая наблюдается почти у всех больных. Появляется она обычно на 3-5 день, редко на 2 или 6 дни болезни. Вначале она появляется на конечностях, затем на туловище, лице, шее, ягодицах. На стопах и ладонях сыпь наблюдается редко. Сыпь обильная, полиморфная, состоит из розеол, папул и пятен (до 10 мм в диаметре).
Геморрагическое превращение элементов сыпи и появление петехий наблюдается редко. Иногда имеется «подсыпание» новых элементов. Сыпь постепенно исчезает к 12-14 дню от начала болезни. На месте пятен может быть шелушение кожи.
При наличии первичного аффекта обычно удается обнаружить и регионарный лимфаденит. Лимфатические узлы увеличены до 2-2,5 см в диаметре, болезненны при пальпации, не спаяны с кожей и окружающими тканями, нагноения лимфатических узлов не отмечается.
Со стороны сердечно-сосудистой системы отмечается брадикардия, снижение АД, аритмии и изменения сердечной мышцы по данным ЭКГ отмечаются редко. Изменения центральной нервной системы отмечаются у многих больных, но не достигают такой степени, как это бывает при эпидемическом сыпном тифе.
Больных беспокоят сильная головная боль, бессонница, больные заторможены, возбуждение отмечается редко и лишь в начальный период болезни. Очень редко выявляются нерезко выраженные менингеальные симптомы (у 3-5% больных), при исследовании цереброспинальной жидкости цитоз обычно не превышает 30-50 клеток в 1 мкл. Со стороны органов дыхания выраженных изменений нет. Увеличение печени наблюдается у половины больных, селезенка увеличивается реже (у 25% больных), увеличение выражено умеренно. Течение болезни доброкачественное. После снижения температуры до нормы состояние больных быстро улучшается, выздоровление наступает быстро. Осложнений, как правило, не наблюдается. Даже до применения антибиотиков летальность не превышала 0,5%.
Механизм развития и симптомы патологии
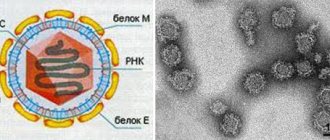
Возбудители заболевания, риккетсии, имеют строение микроорганизма. Но, как и вирус, способны к внутриклеточному паразитированию. Они крайне неустойчивы во внешней среде. Быстро погибают при воздействии дезинфицирующих средств и высокой температуры. Но способны выживать при заморозке и высушивании.
Патогенные риккетсии в большинстве случаев передаются при укусе зараженных эктопаразитов. Для некоторых заболеваний этой группы характерно воздушно-капельное и алиментарное инфицирование. К факторам, способствующим заражению, относятся:
- Контакт с больными людьми.
- Контакт с сельскохозяйственными животными. Для человека опасность представляют фекалии и моча больных коров. По этой причине у работников фермерских хозяйств клещевой риккетсиоз встречается довольно часто.
- Несоблюдение личной гигиены.
Заболевание начинает развиваться через несколько дней после укуса паразита-переносчика. От вида возбудителя и иммунитета человека зависит длительность инкубационного периода.
Сначала развивается местная реакция: отмечается болезненность места укуса, участок кожи краснеет и отекает. Бактерии попадают в лимфоузлы, начинают размножаться и на некоторое время оседают там. Это приводит к заметному увеличению лимфатических узлов.
Через несколько дней после инфицирования бактерии из лимфатической системы попадают в кровеносное русло. Развивается токсинемия. Поражаются кровеносные сосуды кожи, в их стенках развивается воспалительная реакция. Нередко инфекция попадает в вены и артерии головного мозга. В этом случае возможно развитие менингита, энцефалита и других патологий ЦНС.
Инкубационный период может продолжаться в течение двух-семи дней. Болезнь чаще всего развивается остро. Место укуса уплотняется, в его центре появляется коричневая корочка, затем появляется покраснение и болезненность. Через два-три дня после этого проявляются такие симптомы риккетсиоза:
- слабость;
- понижение давления, брадикардия;
- головная боль;
- увеличение лимфоузлов;
- отсутствие аппетита;
- ломота в теле;
- тошнота и рвота;
- озноб и повышение температуры выше 39 градусов;
- боли в животе;
- обильная сыпь на конечностях, которая быстро переходит на туловище и лицо;
- поражение нервной системы;
- снижение на 15% уровня гемоглобина.
Тяжелее всего заболевание переносят пожилые люди. У детей оно протекает легче, чем у взрослых, но в более острой форме. Патология имеет три степени тяжести. Самая тяжелая форма характеризуется тяжелой интоксикацией, температурой, достигающей 41 градуса и длительным лихорадочным периодом. Возможны осложнения в виде бронхита, миокардита и пиелонефрита.
Диагноз и дифференциальный диагноз
Эпидемиологические предпосылки (пребывание в эндемичных очагах, сезонность, укусы клещей и др.) и характерная клиническая симптоматика в большинстве случаев позволяют диагностировать заболевание. Наибольшее диагностическое значение имеют первичный аффект, регионарный лимфаденит, обильная полиморфная сыпь, умеренно выраженная лихорадка и доброкачественное течение.
Дифференцировать необходимо от клещевого энцефалита, геморрагической лихорадки с почечным синдромом, брюшного и сыпного тифов, лихорадки цуцугамуши, сифилиса. Иногда в первые дни болезни (до появления сыпи) ставят ошибочный диагноз гриппа (острое начало, лихорадка, головная боль, гиперемия лица), однако отсутствие воспалительных изменений верхних дыхательных путей и появление сыпи позволяют отказаться от диагноза гриппа или ОРЗ.
Эпидемический сыпной тиф и лихорадка цуцугамуши протекают значительно тяжелее с выраженными изменениями центральной нервной системы, с геморрагическим превращением элементов сыпи, что не характерно для клещевого сыпного тифа Северной Азии. При сифилисе отсутствует лихорадка (иногда может быть субфебрильная температура), признаки общей интоксикации, сыпь обильная, полиморфная (розеолы, папулы), сохраняющаяся длительное время без особой динамики. Геморрагическая лихорадка с почечным синдромом отличается выраженным поражением почек, болями в животе, геморрагическим характером сыпи.
Для подтверждения диагноза используют специфические серологические реакции: РСК и РНГА с диагностикумами из риккетсий. Комплементсвязывающие антитела появляются с 5-10 дня болезни, обычно в титрах 1:40-1:80 и в дальнейшем нарастают. После перенесенного заболевания они сохраняются до 1-3 лет (в титрах 1:10-1:20). В последние годы наиболее информативной считается непрямая реакция иммунофлюоресценции.
ОСТОРОЖНО – ПЕДИКУЛЕЗ!
Педикулез (вшивость) — это паразитарное заболевание кожи, возбудителем которого является вошь — мелкое насекомое, паразитирующее на коже и одежде. На человеке могут паразитировать три вида вшей (головная, платяная и лобковая). Проявляется педикулез, в основном, зудом в месте укусов вшей (зуд кожи головы, зуд в области половых органов).
Причины возникновения педикулеза.
Как правило, педикулез развивается при неблагоприятных условиях внешней среды (большие коллективы людей, отсутствие элементарных гигиенических условий, социальные катаклизмы). Вшивость может возникнуть и у чистоплотных людей при контакте с человеком, зараженным вшами.
Головной педикулез.
Причиной головного педикулеза является головная вошь. Головные вши живут до 40 дней. В течение 35 дней вошь откладывает до 10-12 яиц (гнид) в день. Обычно гниды крепятся на волосах и выглядят как прозрачные округлые мешочки, наполненные жидкостью.
После выхода из яйца (гниды) молодая вошь начинает питаться кровью человека и расти. По бокам головных вшей заметна яркая пигментация. Наличие головных вшей свидетельствует о плохой гигиенической обстановке в коллективе, а также о нечистоплотности людей.
Головные вши живут на волосистой части головы, чаще всего встречаются у девочек и у женщин, так как лучше выживают в длинных волосах. Как правило, заражение вшами происходит через расчески, головные уборы, щетки для волос. Также возможен и переход паразита с одного человека на другого.
Головные вши чрезвычайно проворны и способны высоко прыгать.
От момента заражения вшами (педикулезом) до первых признаков болезни может пройти несколько недель.
Основные симптомы и признаки педикулеза:
- Кожный зуд в месте укуса вши. При головном педикулезе наиболее часто больных беспокоит зуд кожи головы (за ушными раковинами, в области висков и затылка). При головном педикулезе слабой интенсивности пациенты жалуются на слабый зуд или лишь на небольшой дискомфорт в области укуса вшей.
- Сыпь. Как правило, сыпь при педикулезе проявляется спустя несколько дней после укусов вшей. Для головного педикулеза характерны пятна красного цвета по периферии волосистой части головы.
- Расчёсы (экскориации). При длительном течении педикулеза из-за зуда больной расчесывает участки кожи, покусанные вшами. Как правило, на месте расчесов при вшивости появляются гнойные корочки.
- Наличие гнид в волосах. Наличие гнид на волосах это один из неопровержимых признаков вшей. Гниды выглядят как маленькие (2-3 мм) серебристые пузырьки, прикрепленные к волосам. Гниды могут быть живыми и мертвыми. Мертвые гниды обычно имеют тусклую окраску.
Осложнения при педикулезе:
- Пиодермия, импетиго — вторичная бактериальная инфекция — кожное заболевание, вызванное внедрением в кожу гноеродных микробов; характеризуется появлением поверхностных пузырьково-гнойничковых высыпаний на коже головы, заушных областей, лица.
- Блефарит, конъюнктивит – воспаление области век и слизистой оболочки глаз.
- Лимфаденит – воспаление лимфатических узлов.
- Сепсис – заражение крови, это тяжелое заболевание, которое сопровождается нарушением работы всех органов, представляет угрозу для жизни больного.
- Сыпной тиф (эпидемический) – острое инфекционное заболевание (риккетсиоз), возбудитель которого — внутриклеточный паразит-риккетсия Провачека. Переносчики риккетсий – в основном — вши, преимущественно платяные, реже – головные и лобковые. Основной механизм заражения трансмиссивный (через укусы насекомыми – вшей, а также блох). Источник инфекции — человек, больной эпидемическим сыпным тифом или болезнью Брилля. При кровососании в пищеварительную систему вшей вместе с кровью больного попадают риккетсии, которые, размножившись в кишечном эпителии вши, уже через 4 дня после инфицирования вшей, выделяются с их фекалиями. С этого момента вши становятся заразными и, при укусе здорового человека, способны инфицировать его, выделяя рядом с местом кровососания фекалии, содержащие возбудителей болезни. Расчесывая зудящее место укуса, человек втирает в ранку риккетсии. Инкубационный (скрытый) период заболевания продолжается от 6 до 25 дней. Заболевание характеризуется разрушительными изменениями внутренней стенки сосудов (эндотелия) и развитием тромбообразования — генерализованного тромбоваскулита. Для эпидемического сыпного тифа характерны: наличие больных педикулезом, сезонность и очаговость.
Клинические проявления сыпного тифа отличаются разнообразием и связаны с риккетсиемией (проникновением возбудителя в кровяное русло), поражением сосудов, нервной системы и характеризуются общей интоксикацией, лихорадкой, появлением розеолезно-петехиальной сыпи, наличием «тифозного статуса» (психические нарушения, проявляющиеся психомоторным возбуждением, говорливостью, иногда расстройствами памяти; прогрессирует бессонница; неглубокий сон сопровождают сновидения устрашающего характера, из-за чего больные иногда боятся заснуть; часто наблюдают дезориентацию больных; возможны бред, галлюцинации, потеря сознания).
Выделяют:
- Осложнения, связанные с характерным для сыпного тифа поражением сосудов: тромбозы, тромбоэмболии, тромбофлебит, эндартериит, разрывы сосудов головного мозга, поражение ядер черепномозговых нервов, полирадикулоневрит, кишечное кровотечение, миокардит, инфаркт, воспаление головного мозга (менингоэнцефалиты); поражение центральной нервной системы — коллапс, психозы периода реконвалесценции и более поздние; возникновение пролежней и гангрены дистальных отделов конечностей. Критические состояния бывают обусловлены инфекционно-токсическим шоком, тромбоэмболией лёгочной артерии.
- Осложнения, вызванные вторичной бактериальной инфекцией: вторичная пневмония, отит, паротит, абсцессы, фурункулёз, пиелит, пиелоцистит, стоматит, флегмоны подкожной клетчатки.
- Болезнь Брилля (рецидивирующий, возвратный сыпной тиф). Возбудители сыпного тифа (риккетсии) могут длительно сохранять свою жизнеспособность в латентном (скрытом) состоянии в клетках иммунной системы человека, переболевшего эпидемическим сыпным тифом ранее. Рецидивы заболевания возможны спустя много лет и обусловлены внутренними (эндогенными) факторами организма, без внешних воздействий. В этом случае заболевание возникает спорадически (в виде единичных, не связанных между собой случаев) и источником заражения является сам больной.
Главенствующая роль принадлежит физиологическому состоянию организма. Активация инфекционных агентов происходит при снижении активности иммунной системы человека под воздействием внешних и внутренних факторов, к которым относятся: стрессы; физические перегрузки; тяжелые соматические заболевания; переохлаждение; иммунодефицитные состояния; недостаточное питание и другие факторы.
С ослаблением сдерживающего влияния факторов иммунной защиты возбудитель выходит в кровь, поражает клетки эндотелия сосудов и запускает каскад патологических реакций, как и при первичной инфекции эпидемического сыпного тифа; но в этом случае концентрация возбудителя в крови намного меньше. Активизация латентной инфекции приводит к развитию эндогенного рецидива заболевания — болезни Брилля, при которой риккетсии вновь поступают в кровь, повреждают сосуды, определяя заразность больного.
Заболеваемость болезнью Брилля регистрируется как в местах бывших эпидемий сыпным тифом, так и на территориях, свободных от этой инфекции (у лиц, прибывших из неблагополучных районов). Страдают данной патологией лица пожилого или старческого возраста, которые пережили когда-то эпидемию сыпным тифом. Следует отметить, что при наличии завшивленности больной может быть опасным для окружающих.
Осложнения данного заболевания развиваются в редких случаях, чаще всего это пневмонии, характерные при присоединении вторичной инфекции и тромбофлебиты — в основном у людей пожилого возраста.
Профилактика педикулеза:
Профилактика педикулеза – заключается в применении комплекса мероприятий по борьбе с распространением заболевания:
- Проведение систематического, личного осмотра волосистой части головы. Своевременное прохождение и проведение плановых медицинских осмотров – при посещении участкового врача и пребывания в организованных коллективах.
- При обнаружении паразитов необходимо немедленно обратиться за медицинской помощью к специалисту медицинского учреждения и начать действенное лечение по индивидуальному курсу, разработанному и назначенному врачом. Самолечение недопустимо! После выздоровления следует помнить о дальнейшем соблюдении необходимых мер по профилактике педикулеза!
- Проведение своевременного обязательного медицинского осмотра всех контактных лиц и организация медицинского наблюдения за контактными лицами – в сроки, установленные законодательными и организационно-методическими документами Министерства здравоохранения Российской Федерации, Управления Роспотребнадзора Российской Федерации, Управления Роспотребнадзора по городу Москве, Департамента здравоохранения города Москвы.
- Установление карантинных (ограничительных) мероприятий в организованных коллективах.
- Немедленное направление лиц, зараженных лобковым педикулезом, в кожно-венерологический диспансер по месту проживания.
- Соблюдение личной гигиены. Необходимо регулярно менять белье и одежду (не реже 2-х раз в неделю). Также важно постоянно стирать постельное белье при высокой температуре (следует избегать использование чужих постельных принадлежностей и одежды). Следует тщательно проглаживать одежду (особенно в области швов).
- Постоянное проведение гигиенических мероприятий, предотвращающих загрязнение насекомыми окружающего пространства:
- обязательное и регулярное мытье тела;
- смена постельного белья каждые 7-10 дней;
- систематический уход за волосами (расчесывание, стрижка);
- использование при уходе за волосами только своей личной расчески;
- регулярная стирка одежды, постельных принадлежностей;
- проведение регулярной уборки во всех внутридомовых помещениях и на прилегающих территориях;
- постоянное поддержание чистоты всех предметов окружающей обстановки во внутридомовых помещениях и на прилегающих территориях;
- обязательное приучение детей к навыкам гигиенического обучения по профилактике заражения их педикулезом.
Борьба с педикулезом (вшивостью) продолжает оставаться актуальной проблемой в охране здоровья человека и является важной в профилактике опасных для здоровья инфекций, вызванных паразитами.
Помните, с болезнетворными насекомыми-паразитами необходимо постоянно бороться!
Ваше здоровье и здоровье Вашего ребенка, Вашей семьи – находится в Ваших руках!
Профилактические меры
Зная эпидемиологию сыпного тифа, профилактика может быть достаточно простой: борьба с педикулезом. Это основной метод предохранения от этой болезни. Важно соблюдать личную гигиену, своевременно стирать одежду в воде свыше 60 о, а также проглаживать нательное белье.
В случае выявления больного человека, его личные вещи подлежат уничтожению, а предметы обихода тщательной дезинфекции.
При нахождении в очаге заболевания или при вынужденном контакте с больным следует пройти десятидневный курс лечения антибиотиками тетрациклинового ряда.
На видео подробно о возбудителе сыпного тифа:
Осложнения и прогноз
Осложнения после клещевых риккетсиозов, как правило, очень тяжелые, и спровоцированные воздействием патологических процессов на центральную нервную систему, опорно-двигательный аппарат, сердечно-сосудистую, легочную системы, кожу и почки.
Основные осложнения:
- Гиповолемия.
- Электролитные нарушения.
- Периферийные гангрены.
- Вторичные инфекции, особенно бактериальные пневмонии.
Без лечения смерть может наступить у 10-50% пациентов с эпидемическим клещевым сыпным тифов, 4-40% — с цуцугамуши и около 2% — при эндемическом тифе.
Что касается прогноза, неосложненные случаи, которые оперативно диагностированы и пролечены очень хорошо, обычно обусловлены полным выздоровлением.
Сложные или замедленные варианты имеют более высокий риск осложнений, но до сих пор в целом неплохо вылечиваются, в зависимости от сопутствующих заболеваний и степени иммунитета пациента.
До появления антибиотиков смертность сыпного тифа достигала 60%. Самая высокая смертность наблюдается у взрослых, особенно у пожилых и недоедающих пациентов.
Без лечения смерть может наступить у 10-50% пациентов с эпидемическим клещевым сыпным тифов, 4-40% – с цуцугамуши и около 2% – при эндемическом тифе.